患儿,男,7岁,因反复发热3个月入院,体温波动于37.5℃~40.℃,持续3~4小时,大汗,无寒战,能自行退热,热退后活动自如,一般白天体温正常或低热,傍晚后体温上升,每日循环反复.发病后一周,面部及前胸部出现许多小点状红色皮疹,压之褪色,无痒感,以高热时为著,热退后皮疹也随之消退。发病1个月后,出现双下肢膝关节肿胀,继而有疼痛及活动障碍,不敢活动。关节肿痛以高热时明显,热退后减轻。体格检查结果 T37.5℃,P96次/分,R24次/分,BP94/58mmHg。神清,发育正常,营养良好。查体合作。皮肤巩膜无黄染,全身未见皮疹和出血点。双腋下、腹股沟淋巴结肿大,直径从0.5cm×0.5cm~1.5cm×1.5cm不等,无触痛。咽红,扁桃体I度肿大,无渗出,心肺无异常。全腹软,无压痛,肝肋下3.0cm,剑突下3.0cm,质软,无触痛。脾肋下1.5cm。双膝关节有轻度肿胀,皮温不高,有压痛及活动受限,浮髌试验阴性,其余四肢关节无异常。颈软,神经系统检查阴性。辅助检查:实验室检查 (1)血常规:WBC15.0×10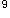 L,N0.90,L0.08,M0.02;RBC3.96×10
L,N0.90,L0.08,M0.02;RBC3.96×10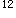 /L,Hb102g/L,PLT395×10
/L,Hb102g/L,PLT395×10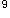 L,网织红细胞0.004。(2)血生化:ALT94IU/L(0~75IU/L),AST112IU/L(0~40IU/L),GGT42IU/L(8~58IU/L),总胆红素BILIT4.6μmol/L(2.0~18.0μmol/L)。(3)ESR,108mm/h(0~20mm/h)。(4)CRP,64mg/L(0~8.0mg/L)。(5)ASO,40IU/ML(0~200IU/ML。(6)EB病毒抗体检测:EBV-IgG(一),EBV-IgM(一)。(7)总补体活性CH50 68IU/ML(50~100IU/ML),补体C3 1.18g/L(0.80~1.80g/L),补体C4 0.16g/L(0.10~0.40g/L),补体B因子0.31g/L(0.20~0.58g/L)。(8)免疫球蛋白IgG 10.40g/L(8.0~16.0g/L),IgA 1.25g/L(0.70~3.30g/L),IgM 2.80g/L(0.50~2.20g/L)。(9)类风湿因子RF(一)。(10)抗双链DNA3IU/ML(<6IU/ML)。(11)抗核抗体(一),抗ENA抗体(一),抗Sm抗体(一)。(12)血培养:
无细菌生长。(13)血肥达氏试验:阴性。
最可能诊断?
还要做什么检查?
需和什么疾病鉴别?
治疗原则?
L,网织红细胞0.004。(2)血生化:ALT94IU/L(0~75IU/L),AST112IU/L(0~40IU/L),GGT42IU/L(8~58IU/L),总胆红素BILIT4.6μmol/L(2.0~18.0μmol/L)。(3)ESR,108mm/h(0~20mm/h)。(4)CRP,64mg/L(0~8.0mg/L)。(5)ASO,40IU/ML(0~200IU/ML。(6)EB病毒抗体检测:EBV-IgG(一),EBV-IgM(一)。(7)总补体活性CH50 68IU/ML(50~100IU/ML),补体C3 1.18g/L(0.80~1.80g/L),补体C4 0.16g/L(0.10~0.40g/L),补体B因子0.31g/L(0.20~0.58g/L)。(8)免疫球蛋白IgG 10.40g/L(8.0~16.0g/L),IgA 1.25g/L(0.70~3.30g/L),IgM 2.80g/L(0.50~2.20g/L)。(9)类风湿因子RF(一)。(10)抗双链DNA3IU/ML(<6IU/ML)。(11)抗核抗体(一),抗ENA抗体(一),抗Sm抗体(一)。(12)血培养:
无细菌生长。(13)血肥达氏试验:阴性。
最可能诊断?
还要做什么检查?
需和什么疾病鉴别?
治疗原则?

微信扫一扫手机做题
