患儿王某,男,5岁,主因发热伴呕吐、腹泻二天收住。患儿于二天前开始发热,体温达39℃~40℃,无寒战及惊厥,同时伴呕吐,呈非喷射性,为胃内容物,2~3次/日,腹泻,初为黄色稀水样,后为粘液样,带脓血,10次/日,量中,有里急后重感。自述时有阵发性腹痛,以脐周为主,患儿精神萎靡,口渴,尿少。并前有不洁饮食史。既往体健。家中无类似疾病史。体检:T39.5℃,P123次/分,R32次/分,Bp90/60mmHg,W19kg。神清,精神萎靡,双眼凹陷,口唇干燥,皮肤弹性稍差,颈软,两肺呼吸音醋,未闻及啰音,心率123次/分,律齐心音尚有力,腹软,肝右肋下1.0cm,质软,脾未及,未及包块,脐周轻压痛,无肌紧张,肠鸣音亢进。神经系统未查及阳性体征。辅助检查:血常规:WBC12.3×10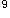 /L,N0.85,L0.15,Hb120g/L,CPR40mg/L.尿常规:未见异常。粪常规:脓血便,WBC+++,RBC+.粪培养:大肠杆菌生长。血电解质:Na
/L,N0.85,L0.15,Hb120g/L,CPR40mg/L.尿常规:未见异常。粪常规:脓血便,WBC+++,RBC+.粪培养:大肠杆菌生长。血电解质:Na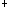 142mmol/L,K
142mmol/L,K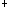 4.6mmol/L,Cl
4.6mmol/L,Cl 101mmol/L,Ca2+2.1mmol/L,
HCO
101mmol/L,Ca2+2.1mmol/L,
HCO 19mmol/L,PaCO
19mmol/L,PaCO 30mmol/L,BE-5mmol/L,PH7.30。腹平片:无异常。
初步诊断
诊断依据
鉴别诊断
治疗方案
30mmol/L,BE-5mmol/L,PH7.30。腹平片:无异常。
初步诊断
诊断依据
鉴别诊断
治疗方案

微信扫一扫手机做题
