肺功能检查
正确答案:肺的呼吸功能(简称肺功能)是从外环境摄取氧气,排出体内的二氧化碳。其测定项目众多。有通气功能检查(包括肺容积、通气功能)、换气功能检查(包括气体分布、通气/血流比值和弥散功能测定)、小气道功能检查(包括闭合容量、最大呼气流量容积曲线、频率依赖性肺顺应性)和血液气体分析以及酸碱测定等检查。随着呼吸生理研究的深入和电子技术的发展,其测定项目、范围和方法在不断增加,向系统化、自动化、多项目测定方向发展,如体积描记箱肺功能仪,除通气功能外,尚可测定残气量、弥散功能、肺顺应性和气道阻力等。本节仅简单介绍肺通气功能检查及小气道功能检查。
【应用范围】
1.了解呼吸功能的基本状态,明确肺功能障碍的程度和类型。
2.观察肺功能损害的可复性。通过支气管激发或舒张试验等确定支气管哮喘之诊断。
3.判断疾病的预后,进行劳动鉴定或胸、腹部手术前准备。
4.判定药物治疗效果。
5.识别非器质性呼吸闲难,如神经官能症引起者。
6.区别心源性和肺源性病变。
7.区别原发性和继发性红细胞增多症。
8.劳动条件及大气污染监测。
9.高空、潜水等呼吸生理研究。
【缺点】
1.不能做出病因诊断。
2.不能区别病灶部位。
3.肺功能代偿能力很大,不能表达小的肺部病变。
4.没有一个指标可反映肺功能的全貌。
5.不同年龄、性别、职业的肺功能标准不同。
6.不能代替病史、体检和其他检查。
【禁忌证】
1.高热、耗氧量大的病人。
2.剧咳病人。
3.2周内有咯血者暂缓检查。
4.严重缺氧,有发绀者。
【检查内容与临床意义】
(一)肺容积
1.检查方法:用肺量计。可测出潮气积容(vt)、深吸气量(ic)、补呼气容积(erv)、肺活量(vc)、功能残气量及残气容积、肺总量等。测定方法:受检者测定前须安静休息15~20分钟。向受检者说明测定目的和方法,以求合作。可取立位、坐位和仰卧位,但须注明,以便复查时取相同体位。嘱受检者口含肺量计的接口,上鼻夹,防止嘱气,平静呼吸5次后测定。肺量计最初以低速运转,有时受检者需几分钟后才能适应,待潮气曲线稳定,呼气末基线成为一直线时,即可进行测定。测得值须以体温、大气压、饱和水蒸气压进行校正。
(1)潮气容积:一次平静呼吸进出肺内的气量,为潮气容积,正常人约500ml。
(2)深吸气量:平静呼气后,再做最大吸气所能吸入的最大气量,正常男性(2716±548)ml,女性(1970±381)ml。
(3)补呼气容积:恢复平静呼吸后,在平静呼气后做最大呼气,是为补呼气容积,正常男性(1603±492)ml,女性(1126±338)ml。
(4)肺活量:测定方法有一期肺活量(一次法)和分期肺活量两种。一次法为,恢复平静呼吸,最大吸气后做最大呼气,呼出气量称一次慢呼气肺活量;最大呼气后做最大吸气,称一次慢吸气肺活量。若将相隔若干次测得的深吸气量和补呼气容积相加即为分次肺活量,正常男性(4217±690)ml,女性(3105±452)ml,实测值/预计值>80%。
(5)功能残气量(frc)和残气容积(rv):分别是平静呼气后和最大呼气后仍残留在肺内的气量。不能用肺量计测得,需用气体分析法间接测得。
(6)肺总量(tlc):是深吸气后肺内所含的全部气量,tlc=vc+rv。
2.临床意义:呼吸肌功能不全时潮气容积、补呼气容积和深吸气量减少,深吸气量减少还可由肺活动度受限和气道阻塞引起。肺活量:实测值/预计值<80%为异常,60%~79%为轻度降低,40%~59%为中度降低,<40%为重度降低。肺活量,在限制性通气障碍性疾病(脊柱与胸廓畸形,广泛胸膜增厚,大量胸腔积液、积气,肺炎,肺不张,弥漫性间质性肺纤维化,肺水肿和大量腹水,腹腔内巨大肿瘤等致腹内压增高时)和呼气肌功能障碍时减低,高度肥胖者有所减少,气道阻塞时可轻度降低。残气:增多提示肺内充气过度,见于阻塞性肺疾病,减少见于弥漫性肺疾病和成人呼吸窘迫综合征(ards)。肺总量:减少见于限制性肺疾病,增多主要见于阻塞性肺气肿。
(二)通气功能
1.检查方法:用肺量计测定。
(1)每分钟静息通气量(ve):等于潮气容积×呼吸频率/分钟(min)。正常男性(6663±200)ml,女性(4217±160)ml。
(2)最大通气量(mvv):平静呼吸4~5次后,以最快的速度和幅度呼吸15秒钟,以15秒钟的吸气量和呼气量乘4即得,也可呼吸12秒钟乘5。正常男性(104±2.71)l,女性(82.5±2.17)l。还可以计算通气储量百分比。
(3)用力肺活量(fvc):恢复平静呼吸,最深吸气后用力以最快速度把气呼出,即为用力肺活量(fvc),又称时间肺活量。自曲线上分别算出第1、第2、第3秒钟呼气容积,分别以fev 、fev
、fev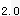 、fev
、fev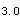 表示,正常分别为83%、96%、99%。并算出每秒钟呼气量占用力肺活量(fvc)的比值,即fev/fvc,分别以fev
表示,正常分别为83%、96%、99%。并算出每秒钟呼气量占用力肺活量(fvc)的比值,即fev/fvc,分别以fev /fvc%、fev
/fvc%、fev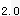 /fvc%、fev
/fvc%、fev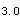 /fvc%表示。临床常用第一秒用力呼气量(fev
/fvc%表示。临床常用第一秒用力呼气量(fev )及1秒率(fev
)及1秒率(fev /fvc%)为判断指标,前者,正常男性(3197±117)ml,女性(2314±48)ml,1秒率>80%。
(4)最大呼气中段(期)流速(mmef):取用力肺活量的中间2/4,计算出每秒钟平均呼出的气量[升/秒(l/s)],正常男性(3452±1160)ml/s,女性(2836±946)ml/s。
2.临床意义
(1)静息通气量:单项无多大意义,常与最大通气量相比,计算通气储量百分比。
通气储量%=[(最大勇气量-静息勇气量)/最大勇气量]×100%
通气储量百分比>95%为正常,<86%提示通气功能储备不佳,60%~70%为气急阀,<70%属于胸科手术禁忌。
(2)最大通气量:实测值占预计值>80%属基本正常,降低:见于气道阻塞或肺组织弹性降低,呼吸肌力降低,胸廓、胸膜疾病和弥漫性肺间质疾病及大面积肺实变,<50%胸外手术应慎重考虑或列为禁忌。还可计算气速指数,对鉴别通气障碍类型有一定价值。
气速指数=[(最大勇气量的实测值/预计值%)/肺活量实测值]×100%
正常气速指数为1.0,<1.0为阻塞性通气障碍,>1.0为限制性通气障碍。
(3)用力肺活量:是当前较佳测定项目,是慢性阻塞性肺部疾病辅助诊断及疗效考核的良好指标,fev
/fvc%)为判断指标,前者,正常男性(3197±117)ml,女性(2314±48)ml,1秒率>80%。
(4)最大呼气中段(期)流速(mmef):取用力肺活量的中间2/4,计算出每秒钟平均呼出的气量[升/秒(l/s)],正常男性(3452±1160)ml/s,女性(2836±946)ml/s。
2.临床意义
(1)静息通气量:单项无多大意义,常与最大通气量相比,计算通气储量百分比。
通气储量%=[(最大勇气量-静息勇气量)/最大勇气量]×100%
通气储量百分比>95%为正常,<86%提示通气功能储备不佳,60%~70%为气急阀,<70%属于胸科手术禁忌。
(2)最大通气量:实测值占预计值>80%属基本正常,降低:见于气道阻塞或肺组织弹性降低,呼吸肌力降低,胸廓、胸膜疾病和弥漫性肺间质疾病及大面积肺实变,<50%胸外手术应慎重考虑或列为禁忌。还可计算气速指数,对鉴别通气障碍类型有一定价值。
气速指数=[(最大勇气量的实测值/预计值%)/肺活量实测值]×100%
正常气速指数为1.0,<1.0为阻塞性通气障碍,>1.0为限制性通气障碍。
(3)用力肺活量:是当前较佳测定项目,是慢性阻塞性肺部疾病辅助诊断及疗效考核的良好指标,fev /fvc<70%提示有气道阻塞。吸入支气管扩张剂前后测fvc还可以了解气道阻塞或狭窄的可复性。限制性通气障碍时,fev
/fvc<70%提示有气道阻塞。吸入支气管扩张剂前后测fvc还可以了解气道阻塞或狭窄的可复性。限制性通气障碍时,fev /fvc增加。
(4)最大呼气中段流速:一般认为识别气道阻塞较肺活量、用力肺活量等敏感,尚能反映小气道的通气功能。
(5)肺功能不全分级:见下表。
/fvc增加。
(4)最大呼气中段流速:一般认为识别气道阻塞较肺活量、用力肺活量等敏感,尚能反映小气道的通气功能。
(5)肺功能不全分级:见下表。
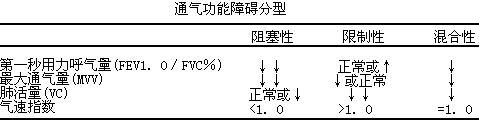
 (6)通气功能障碍分型:阻塞性通气功能障碍以流速(如fev
(6)通气功能障碍分型:阻塞性通气功能障碍以流速(如fev /fvc%)减低为主,限制性通气障碍则以肺容量(如vc)减少为主。通气功能障碍分型见下表。
/fvc%)减低为主,限制性通气障碍则以肺容量(如vc)减少为主。通气功能障碍分型见下表。
 (7)支气管舒张试验(气道阻塞的可逆性判定):当肺功能测定有fev
(7)支气管舒张试验(气道阻塞的可逆性判定):当肺功能测定有fev /fvc%降低示气道阻塞表现时,可再给病人吸入沙丁胺醇0.2mg,15~20分钟后,重测fev
/fvc%降低示气道阻塞表现时,可再给病人吸入沙丁胺醇0.2mg,15~20分钟后,重测fev 与fev
与fev /fvc%。以判定气道阻塞的可逆性。
通气改善率=[(用药后测得值-用药前测得值)/用药前测得值]×100%
支气管哮喘病人改善率至少应达15%以上,慢性阻塞性肺病病人改善率则不明显。
(8)最大呼气流量(呼气流量峰值,pef):昼夜波动率或日内变异率用微型峰流速仪于每日清晨及下午(或黄昏)测pef,连续测1周后计算:
pef昼夜波动率=[(日内最高pef-日内最低pef)/1/2(同日内最高pef+最低pef)]×100%≥20%对支气管哮喘诊断有意义。
(9)支气管激发试验:常用组胺或醋甲胆碱,用生理盐水配成不同浓度。受试前24小时病人停用支气管舒张药物。先测fev
/fvc%。以判定气道阻塞的可逆性。
通气改善率=[(用药后测得值-用药前测得值)/用药前测得值]×100%
支气管哮喘病人改善率至少应达15%以上,慢性阻塞性肺病病人改善率则不明显。
(8)最大呼气流量(呼气流量峰值,pef):昼夜波动率或日内变异率用微型峰流速仪于每日清晨及下午(或黄昏)测pef,连续测1周后计算:
pef昼夜波动率=[(日内最高pef-日内最低pef)/1/2(同日内最高pef+最低pef)]×100%≥20%对支气管哮喘诊断有意义。
(9)支气管激发试验:常用组胺或醋甲胆碱,用生理盐水配成不同浓度。受试前24小时病人停用支气管舒张药物。先测fev 值,尔后雾化吸入生理盐水2分钟,再测fev
值,尔后雾化吸入生理盐水2分钟,再测fev ,如无明显降低,则从最低浓度开始,顺次吸入药液,用潮气法呼吸,每一浓度呼吸2分钟后复测fev
,如无明显降低,则从最低浓度开始,顺次吸入药液,用潮气法呼吸,每一浓度呼吸2分钟后复测fev ,直至fev
,直至fev 较基础值降低≥20%时终止。判断:以使fev
较基础值降低≥20%时终止。判断:以使fev 降低20%所需药物累积量(pd
降低20%所需药物累积量(pd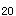 fev
fev )为指标,组胺pd
)为指标,组胺pd fev
fev <7.8μmol、醋甲胆碱pd
<7.8μmol、醋甲胆碱pd fev
fev <12.8μmol,为气道反应性增高,称激发试验阳性,支气管哮喘诊断常可确定。
(三)小气道通气功能测定
小气道系指在吸气状态下内径<2mm的细支气管,由终末细支气管到呼吸性细支气管组成。其管壁薄、无软骨、易于阻塞,是阻塞性肺部疾病好发和早期病变部位。其功能测定有:最大呼气流量一容积曲线(maximum expiratory flow volume curve,mefv)、闭合容积(closing volume,cv)、频率依赖性肺顺应性等,下面介绍最大呼气流量-容积曲线法。
1.测定方法:用流速-容量仪(x-y函数记录仪,x轴为容量,y轴为流速)。受检者取立位或坐位,加鼻夹,含口嘴,平静呼吸2~3分钟,缓慢最大吸气后行最快、最大用力呼气,即捕得流速-容积曲线图(v-v曲线)。
2.临床意义:小气道阻力只占呼吸道总阻力约20%,故常规肺功能测定不能检出其功能异常。在曲线下降段肺活量50%(v
<12.8μmol,为气道反应性增高,称激发试验阳性,支气管哮喘诊断常可确定。
(三)小气道通气功能测定
小气道系指在吸气状态下内径<2mm的细支气管,由终末细支气管到呼吸性细支气管组成。其管壁薄、无软骨、易于阻塞,是阻塞性肺部疾病好发和早期病变部位。其功能测定有:最大呼气流量一容积曲线(maximum expiratory flow volume curve,mefv)、闭合容积(closing volume,cv)、频率依赖性肺顺应性等,下面介绍最大呼气流量-容积曲线法。
1.测定方法:用流速-容量仪(x-y函数记录仪,x轴为容量,y轴为流速)。受检者取立位或坐位,加鼻夹,含口嘴,平静呼吸2~3分钟,缓慢最大吸气后行最快、最大用力呼气,即捕得流速-容积曲线图(v-v曲线)。
2.临床意义:小气道阻力只占呼吸道总阻力约20%,故常规肺功能测定不能检出其功能异常。在曲线下降段肺活量50%(v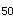 )和25%(v
)和25%(v )时与朋力无关,故常以此作为小气道阻塞性疾病的早期诊断,其实测值/预计值<70%示小气道功能障碍,用于观察吸烟、大气污染对小气道的损害,观察戒烟后小气道功能的改善,早期尘肺的肺功能改变,药物疗效观察和由v-v曲线的形态及呼气v
)时与朋力无关,故常以此作为小气道阻塞性疾病的早期诊断,其实测值/预计值<70%示小气道功能障碍,用于观察吸烟、大气污染对小气道的损害,观察戒烟后小气道功能的改善,早期尘肺的肺功能改变,药物疗效观察和由v-v曲线的形态及呼气v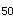 /吸气v
/吸气v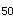 的比值发现上气道梗阻等。
的比值发现上气道梗阻等。
 、fev
、fev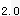 、fev
、fev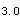 表示,正常分别为83%、96%、99%。并算出每秒钟呼气量占用力肺活量(fvc)的比值,即fev/fvc,分别以fev
表示,正常分别为83%、96%、99%。并算出每秒钟呼气量占用力肺活量(fvc)的比值,即fev/fvc,分别以fev /fvc%、fev
/fvc%、fev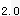 /fvc%、fev
/fvc%、fev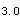 /fvc%表示。临床常用第一秒用力呼气量(fev
/fvc%表示。临床常用第一秒用力呼气量(fev )及1秒率(fev
)及1秒率(fev /fvc%)为判断指标,前者,正常男性(3197±117)ml,女性(2314±48)ml,1秒率>80%。
(4)最大呼气中段(期)流速(mmef):取用力肺活量的中间2/4,计算出每秒钟平均呼出的气量[升/秒(l/s)],正常男性(3452±1160)ml/s,女性(2836±946)ml/s。
2.临床意义
(1)静息通气量:单项无多大意义,常与最大通气量相比,计算通气储量百分比。
通气储量%=[(最大勇气量-静息勇气量)/最大勇气量]×100%
通气储量百分比>95%为正常,<86%提示通气功能储备不佳,60%~70%为气急阀,<70%属于胸科手术禁忌。
(2)最大通气量:实测值占预计值>80%属基本正常,降低:见于气道阻塞或肺组织弹性降低,呼吸肌力降低,胸廓、胸膜疾病和弥漫性肺间质疾病及大面积肺实变,<50%胸外手术应慎重考虑或列为禁忌。还可计算气速指数,对鉴别通气障碍类型有一定价值。
气速指数=[(最大勇气量的实测值/预计值%)/肺活量实测值]×100%
正常气速指数为1.0,<1.0为阻塞性通气障碍,>1.0为限制性通气障碍。
(3)用力肺活量:是当前较佳测定项目,是慢性阻塞性肺部疾病辅助诊断及疗效考核的良好指标,fev
/fvc%)为判断指标,前者,正常男性(3197±117)ml,女性(2314±48)ml,1秒率>80%。
(4)最大呼气中段(期)流速(mmef):取用力肺活量的中间2/4,计算出每秒钟平均呼出的气量[升/秒(l/s)],正常男性(3452±1160)ml/s,女性(2836±946)ml/s。
2.临床意义
(1)静息通气量:单项无多大意义,常与最大通气量相比,计算通气储量百分比。
通气储量%=[(最大勇气量-静息勇气量)/最大勇气量]×100%
通气储量百分比>95%为正常,<86%提示通气功能储备不佳,60%~70%为气急阀,<70%属于胸科手术禁忌。
(2)最大通气量:实测值占预计值>80%属基本正常,降低:见于气道阻塞或肺组织弹性降低,呼吸肌力降低,胸廓、胸膜疾病和弥漫性肺间质疾病及大面积肺实变,<50%胸外手术应慎重考虑或列为禁忌。还可计算气速指数,对鉴别通气障碍类型有一定价值。
气速指数=[(最大勇气量的实测值/预计值%)/肺活量实测值]×100%
正常气速指数为1.0,<1.0为阻塞性通气障碍,>1.0为限制性通气障碍。
(3)用力肺活量:是当前较佳测定项目,是慢性阻塞性肺部疾病辅助诊断及疗效考核的良好指标,fev /fvc<70%提示有气道阻塞。吸入支气管扩张剂前后测fvc还可以了解气道阻塞或狭窄的可复性。限制性通气障碍时,fev
/fvc<70%提示有气道阻塞。吸入支气管扩张剂前后测fvc还可以了解气道阻塞或狭窄的可复性。限制性通气障碍时,fev /fvc增加。
(4)最大呼气中段流速:一般认为识别气道阻塞较肺活量、用力肺活量等敏感,尚能反映小气道的通气功能。
(5)肺功能不全分级:见下表。
/fvc增加。
(4)最大呼气中段流速:一般认为识别气道阻塞较肺活量、用力肺活量等敏感,尚能反映小气道的通气功能。
(5)肺功能不全分级:见下表。
 (6)通气功能障碍分型:阻塞性通气功能障碍以流速(如fev
(6)通气功能障碍分型:阻塞性通气功能障碍以流速(如fev /fvc%)减低为主,限制性通气障碍则以肺容量(如vc)减少为主。通气功能障碍分型见下表。
/fvc%)减低为主,限制性通气障碍则以肺容量(如vc)减少为主。通气功能障碍分型见下表。
 (7)支气管舒张试验(气道阻塞的可逆性判定):当肺功能测定有fev
(7)支气管舒张试验(气道阻塞的可逆性判定):当肺功能测定有fev /fvc%降低示气道阻塞表现时,可再给病人吸入沙丁胺醇0.2mg,15~20分钟后,重测fev
/fvc%降低示气道阻塞表现时,可再给病人吸入沙丁胺醇0.2mg,15~20分钟后,重测fev 与fev
与fev /fvc%。以判定气道阻塞的可逆性。
通气改善率=[(用药后测得值-用药前测得值)/用药前测得值]×100%
支气管哮喘病人改善率至少应达15%以上,慢性阻塞性肺病病人改善率则不明显。
(8)最大呼气流量(呼气流量峰值,pef):昼夜波动率或日内变异率用微型峰流速仪于每日清晨及下午(或黄昏)测pef,连续测1周后计算:
pef昼夜波动率=[(日内最高pef-日内最低pef)/1/2(同日内最高pef+最低pef)]×100%≥20%对支气管哮喘诊断有意义。
(9)支气管激发试验:常用组胺或醋甲胆碱,用生理盐水配成不同浓度。受试前24小时病人停用支气管舒张药物。先测fev
/fvc%。以判定气道阻塞的可逆性。
通气改善率=[(用药后测得值-用药前测得值)/用药前测得值]×100%
支气管哮喘病人改善率至少应达15%以上,慢性阻塞性肺病病人改善率则不明显。
(8)最大呼气流量(呼气流量峰值,pef):昼夜波动率或日内变异率用微型峰流速仪于每日清晨及下午(或黄昏)测pef,连续测1周后计算:
pef昼夜波动率=[(日内最高pef-日内最低pef)/1/2(同日内最高pef+最低pef)]×100%≥20%对支气管哮喘诊断有意义。
(9)支气管激发试验:常用组胺或醋甲胆碱,用生理盐水配成不同浓度。受试前24小时病人停用支气管舒张药物。先测fev 值,尔后雾化吸入生理盐水2分钟,再测fev
值,尔后雾化吸入生理盐水2分钟,再测fev ,如无明显降低,则从最低浓度开始,顺次吸入药液,用潮气法呼吸,每一浓度呼吸2分钟后复测fev
,如无明显降低,则从最低浓度开始,顺次吸入药液,用潮气法呼吸,每一浓度呼吸2分钟后复测fev ,直至fev
,直至fev 较基础值降低≥20%时终止。判断:以使fev
较基础值降低≥20%时终止。判断:以使fev 降低20%所需药物累积量(pd
降低20%所需药物累积量(pd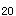 fev
fev )为指标,组胺pd
)为指标,组胺pd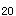 fev
fev <7.8μmol、醋甲胆碱pd
<7.8μmol、醋甲胆碱pd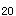 fev
fev <12.8μmol,为气道反应性增高,称激发试验阳性,支气管哮喘诊断常可确定。
(三)小气道通气功能测定
小气道系指在吸气状态下内径<2mm的细支气管,由终末细支气管到呼吸性细支气管组成。其管壁薄、无软骨、易于阻塞,是阻塞性肺部疾病好发和早期病变部位。其功能测定有:最大呼气流量一容积曲线(maximum expiratory flow volume curve,mefv)、闭合容积(closing volume,cv)、频率依赖性肺顺应性等,下面介绍最大呼气流量-容积曲线法。
1.测定方法:用流速-容量仪(x-y函数记录仪,x轴为容量,y轴为流速)。受检者取立位或坐位,加鼻夹,含口嘴,平静呼吸2~3分钟,缓慢最大吸气后行最快、最大用力呼气,即捕得流速-容积曲线图(v-v曲线)。
2.临床意义:小气道阻力只占呼吸道总阻力约20%,故常规肺功能测定不能检出其功能异常。在曲线下降段肺活量50%(v
<12.8μmol,为气道反应性增高,称激发试验阳性,支气管哮喘诊断常可确定。
(三)小气道通气功能测定
小气道系指在吸气状态下内径<2mm的细支气管,由终末细支气管到呼吸性细支气管组成。其管壁薄、无软骨、易于阻塞,是阻塞性肺部疾病好发和早期病变部位。其功能测定有:最大呼气流量一容积曲线(maximum expiratory flow volume curve,mefv)、闭合容积(closing volume,cv)、频率依赖性肺顺应性等,下面介绍最大呼气流量-容积曲线法。
1.测定方法:用流速-容量仪(x-y函数记录仪,x轴为容量,y轴为流速)。受检者取立位或坐位,加鼻夹,含口嘴,平静呼吸2~3分钟,缓慢最大吸气后行最快、最大用力呼气,即捕得流速-容积曲线图(v-v曲线)。
2.临床意义:小气道阻力只占呼吸道总阻力约20%,故常规肺功能测定不能检出其功能异常。在曲线下降段肺活量50%(v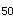 )和25%(v
)和25%(v )时与朋力无关,故常以此作为小气道阻塞性疾病的早期诊断,其实测值/预计值<70%示小气道功能障碍,用于观察吸烟、大气污染对小气道的损害,观察戒烟后小气道功能的改善,早期尘肺的肺功能改变,药物疗效观察和由v-v曲线的形态及呼气v
)时与朋力无关,故常以此作为小气道阻塞性疾病的早期诊断,其实测值/预计值<70%示小气道功能障碍,用于观察吸烟、大气污染对小气道的损害,观察戒烟后小气道功能的改善,早期尘肺的肺功能改变,药物疗效观察和由v-v曲线的形态及呼气v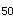 /吸气v
/吸气v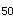 的比值发现上气道梗阻等。
的比值发现上气道梗阻等。答案解析:有

微信扫一扫手机做题
